Quand la dépression serre à la gorge, attendre des semaines ressemble à une impasse.
Cette page explique, sans promesses excessives, ce que recouvre la notion d’antidépresseurs rapides : délais d’action observés, définition clinique, mécanismes plausibles, profils de patients concernés, limites, et pourquoi l’encadrement (psychiatre, psychologie, suivi) est central pour la santé mentale.
Pour situer le sujet dans une logique “effet ressenti vs temporalité”, consultez aussi notre repère sur les effets immédiats et ce que cela signifie vraiment.
Contexte clinique et enjeux actuels
Fardeau dépressif et besoins non couverts
La dépression n’est pas qu’un “coup de mou” : elle combine des symptômes émotionnels, cognitifs et somatiques (anhédonie, rumination, troubles du sommeil, ralentissement, idées suicidaires). Dans la pratique, une part significative de patients ne répond pas suffisamment aux stratégies standards, d’où la notion de dépression résistante et la recherche de traitements plus rapides, plus ciblés, et mieux tolérés. Découvrez également notre article sur conversion psilocine. Voir aussi : options de traitements alternatifs à la psilocybine.
Limites des traitements classiques à latence longue
Les ISRS et autres antidépresseurs “classiques” peuvent être efficaces, mais leur latence perçue est un problème : l’amélioration clinique peut mettre du temps, avec une période initiale où les effets indésirables (agitation, troubles digestifs, insomnie) peuvent précéder le bénéfice. Cette asymétrie nourrit l’intérêt pour des molécules à action plus rapide, surtout lorsque le risque suicidaire, la souffrance aiguë ou l’incapacité fonctionnelle sont majeurs.
Attentes des patients et contraintes de suivi
Beaucoup de patients attendent une réduction rapide de la douleur psychique, mais la réalité clinique impose des contraintes : évaluation diagnostique (dépression unipolaire vs bipolarité), comorbidités (addictions, anxiété, traumatismes), interactions médicamenteuses, et organisation du suivi. Les options “rapides” demandent souvent plus d’encadrement, pas moins : monitoring, sécurité, et intégration psychothérapeutique.
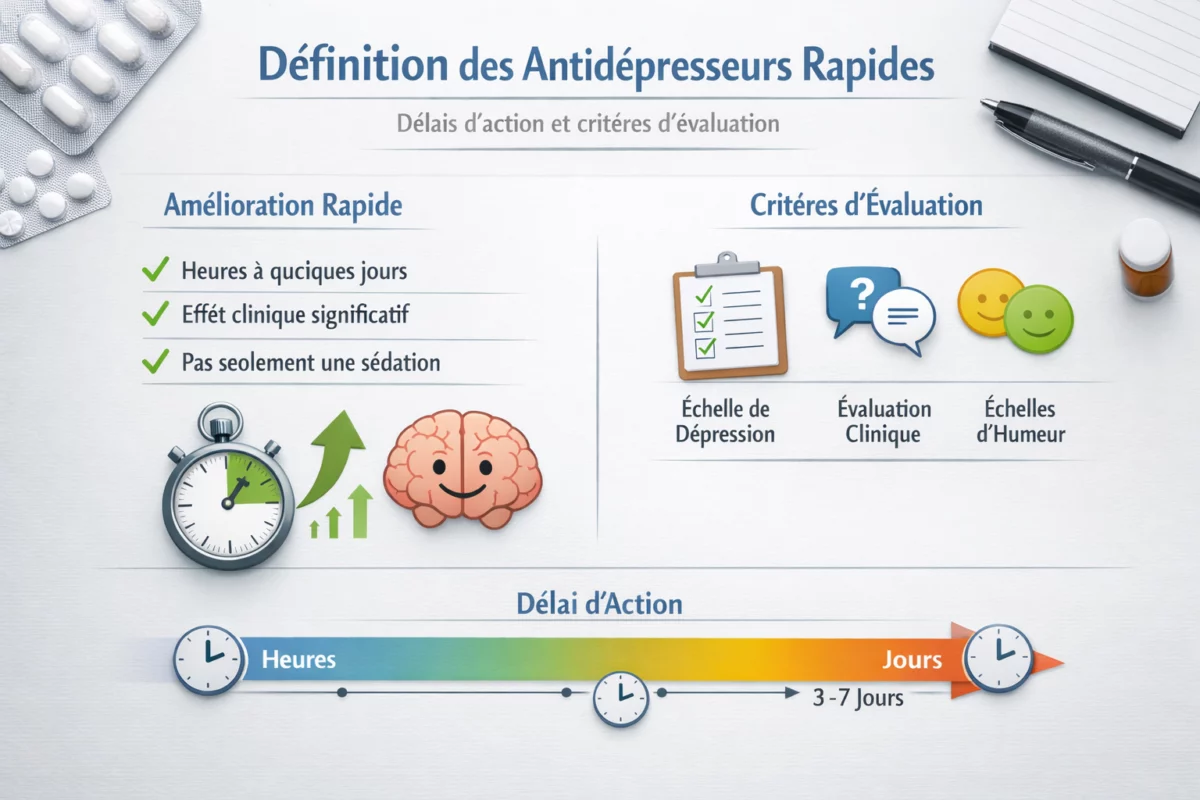
Définition des antidépresseurs rapides
Délais d’action et critères d’évaluation
La définition opérationnelle d’un antidépresseur rapide repose sur un point simple : une amélioration cliniquement pertinente observée sur un délai court (heures à quelques jours), et pas uniquement une sédation. Les cliniciens s’appuient sur l’entretien, la trajectoire des symptômes, et des échelles standardisées (sans qu’une seule mesure ne résume toute l’expérience).

Cibles biologiques et circuits impliqués
Les approches rapides ciblent souvent des systèmes différents des antidépresseurs classiques : glutamate, plasticité synaptique, réseaux cérébraux, et modulation de circuits liés à la rumination et à la valence émotionnelle. L’enjeu n’est pas seulement “plus fort”, mais “différent” : agir sur la flexibilité cognitive, les habitudes de pensée, et la capacité à réévaluer des schémas émotionnels.
DIAGRAMME : latence classique vs action rapide
Latence typique (schéma conceptuel)
Antidépresseurs classiques (ISRS/IRSN…) → montée progressive → bénéfice souvent retardé → ajustements sur plusieurs consultations.
Approches rapides (ex. kétamine/esketamine, psychédéliques en cadre clinique) → possible amélioration plus précoce chez certains profils → nécessité d’un protocole, d’un environnement sécurisé, et d’un suivi rapproché.
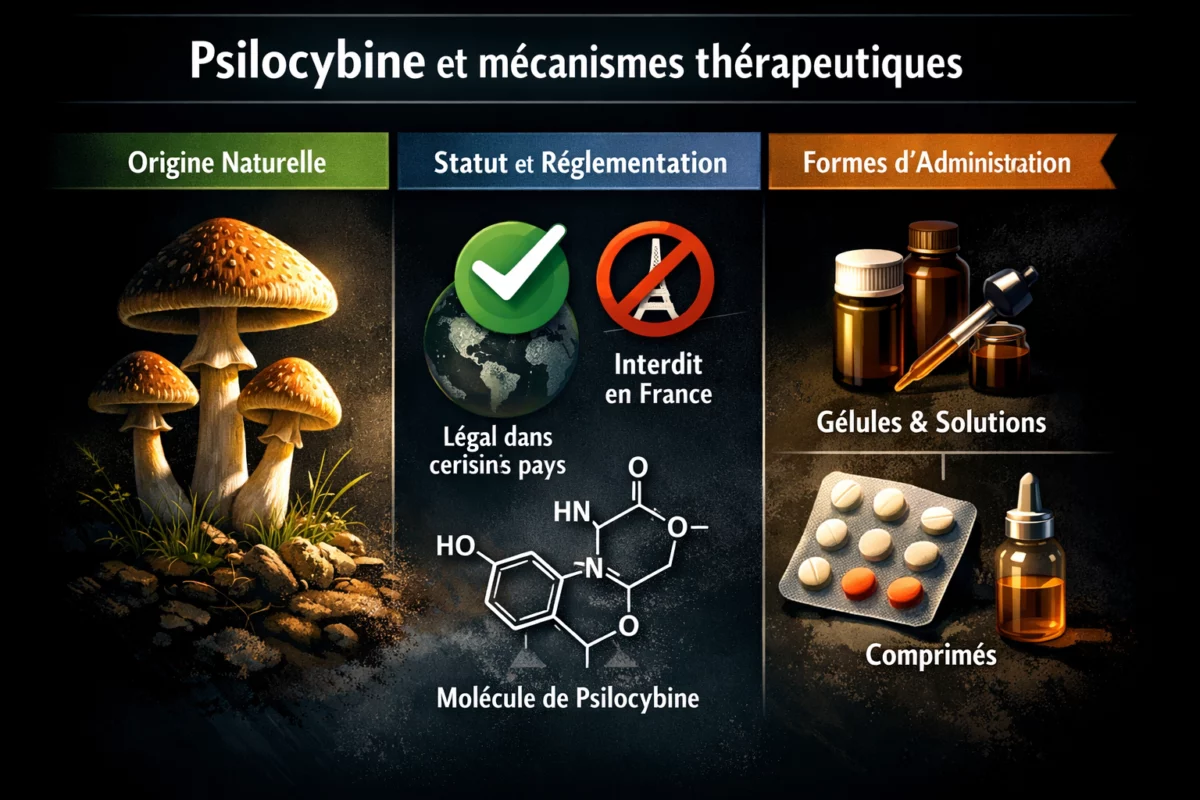
Psilocybine et mécanismes thérapeutiques
Origine, statut et formes d’administration
La psilocybine est une molécule naturellement présente dans certains champignons, étudiée en essais cliniques pour des indications en santé mentale. Son statut dépend des pays et du cadre réglementaire : en France, l’utilisation thérapeutique hors recherche est fortement contrainte, et l’accès se discute dans des logiques de recherche, d’éthique et de santé publique. Les orientations du gouvernement et des autorités influencent directement l’accès, la formation, et la surveillance.

Pour un point de repère détaillé sur les cadres et enjeux : Légalisation de la psilocybine : statut en France et cadres légaux à l’international.
Effets psychédéliques et expérience subjective
La psilocybine peut induire une modification marquée de la perception, des émotions, du sens de soi, et du rapport aux souvenirs. Cette expérience subjective n’est pas un “effet secondaire” anecdotique : elle peut être au cœur du processus thérapeutique… ou au contraire devenir déstabilisante si le cadre, l’état psychique, ou la préparation sont insuffisants. Sur ce volet, voir aussi : Altérations de la perception et de l’attention sous psilocybine : mécanismes, effets et sécurité.
Hypothèses neurobiologiques et plasticité synaptique
Les hypothèses modernes mettent l’accent sur une augmentation transitoire de la plasticité synaptique, une réorganisation fonctionnelle des réseaux cérébraux, et une réduction temporaire de patterns rigides (rumination, évitement, auto-dévalorisation). Une cible souvent discutée concerne les récepteurs impliqués dans les effets psychédéliques : Récepteurs 5-HT2A : le moteur neurobiologique des effets psychédéliques. Pour aller plus loin sur les modèles réseau : Comment la psilocybine affecte la connectivité cérébrale et Réorganisation des réseaux cérébraux : quels effets sur la dépression ?.
Fenêtre psychothérapeutique et intégration clinique
Un point clé est la “fenêtre” où de nouvelles associations émotionnelles et cognitives semblent plus accessibles. Dans ce contexte, la psychologie n’est pas optionnelle : préparation, accompagnement pendant la séance selon les protocoles, puis intégration (mise en sens, prévention des rechutes, plan d’action). L’objectif est d’éviter une simple “expérience intense” sans transformation durable. Sur la rumination et l’apprentissage de nouveaux récits personnels : Flexibilité cognitive : réduire la rumination avec la psilocybine.
MATRICE : bénéfices attendus vs risques potentiels
| Dimension | Bénéfices attendus (chez certains patients) | Risques potentiels / limites | Ce qui réduit le risque |
|---|---|---|---|
| Symptômes dépressifs | Amélioration plus rapide chez certains profils, notamment en dépression résistante | Réponse hétérogène, rechute possible, effet non garanti | Indication posée par un psychiatre, suivi structuré, plan de continuité de soins |
| Cognition et rumination | Assouplissement de schémas rigides, nouvelles perspectives | Confusion, anxiété aiguë, expérience difficile | Préparation, environnement sécurisé, intégration |
| Sécurité psychique | Possibilité d’un “reset” subjectif chez certains | Décompensation chez profils à risque (ex. vulnérabilité psychotique), épisodes maniaques si trouble bipolaire | Screening clinique, exclusion de certaines situations, coordination médicale |
| Consommation hors cadre | Aucun bénéfice “fiable” ne peut être revendiqué hors protocole | Produits non contrôlés, dosage incertain, interactions, absence d’aide en cas de crise | Éviter l’automédication, privilégier des parcours encadrés et légaux |
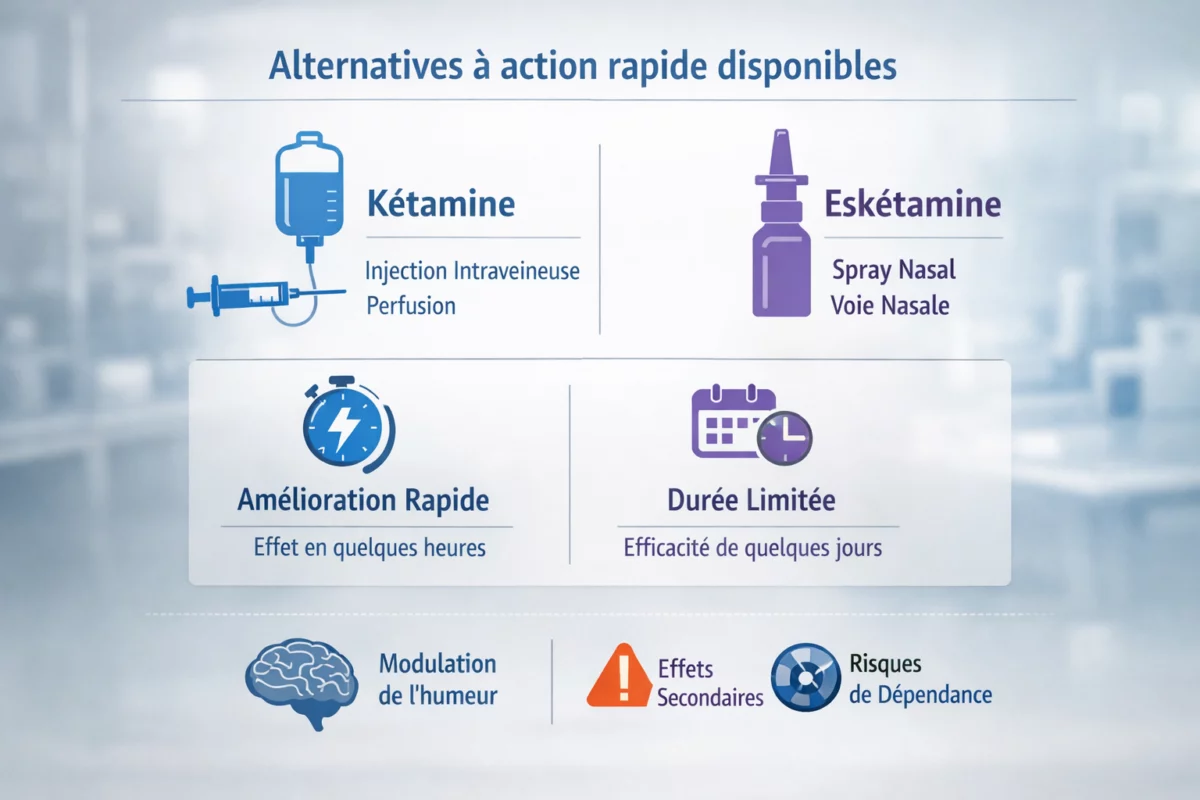
Alternatives à action rapide disponibles
Kétamine et esketamine : principes d’usage
La kétamine (et l’esketamine, son énantiomère) fait partie des options les plus citées quand on parle d’action rapide. En pratique, l’enjeu est de distinguer : (1) une amélioration rapide parfois observée, (2) la durée de maintien du bénéfice, et (3) la stratégie de consolidation (séances, prévention de rechute, psychothérapie, ajustements des traitements de fond). La décision se prend avec un psychiatre, en considérant antécédents, risques cardiovasculaires, histoire addictive, et tolérance.

Pour une comparaison structurée : Kétamine vs psilocybine : différences cliniques, effets, risques et choix thérapeutiques.
Autres pistes pharmacologiques en développement
Plusieurs pistes explorent des voies “rapides” sans reproduire à l’identique les expériences dissociatives/psychédéliques : modulateurs glutamatergiques, nouvelles cibles sérotoninergiques, et protocoles combinant interventions biologiques et psychothérapeutiques. L’état des preuves évolue avec les essais cliniques, et il faut distinguer ce qui est prometteur de ce qui est réellement disponible et encadré.
Place des benzodiazépines et limites d’indication
Les benzodiazépines peuvent réduire rapidement l’anxiété ou l’insomnie, mais elles ne sont pas, au sens strict, des antidépresseurs rapides. Leur utilisation vise surtout des symptômes associés, sur des durées limitées, en raison des risques (sédation, tolérance, dépendance, interactions). Elles ne remplacent pas un plan de traitement antidépresseur, ni une stratégie de fond lorsque la dépression est centrale.
Pour mettre en perspective l’ensemble des traitements et la décision : Psilocybine vs antidépresseurs : comparaison clinique et décision et Psilocybine et dépression : quels effets thérapeutiques possibles ?.
FAQ — Thérapies rapides contre la dépression
En combien de temps peut-on ressentir un effet ?
Tout dépend de la molécule, du protocole et du profil. Certaines approches dites “rapides” peuvent entraîner un changement ressenti plus tôt que les antidépresseurs classiques, mais cela ne signifie pas un rétablissement immédiat. Un bénéfice initial doit être consolidé par un suivi, sinon l’effet peut être transitoire.
Quels profils peuvent être concernés ou exclus ?
Les parcours spécialisés discutent souvent ces options chez des patients en dépression résistante, ou quand la souffrance est aiguë malgré des prises en charge standard. À l’inverse, certaines situations imposent une prudence accrue, voire une exclusion (antécédents de manie/hypomanie, vulnérabilité psychotique, certaines addictions, instabilité médicale). La décision se prend avec un psychiatre après une évaluation rigoureuse.
Quels risques psychiques et effets indésirables possibles ?
Ils varient selon la substance et le cadre : anxiété aiguë, confusion, déréalisation, exacerbation d’angoisses, troubles du sommeil, et dans certains cas aggravation de symptômes chez des profils à risque. Le risque augmente nettement en cas d’automédication, de consommation de produits non contrôlés, ou d’absence d’accompagnement.
Quelle différence avec les ISRS et autres classiques ?
Les antidépresseurs classiques agissent souvent via des adaptations graduelles des systèmes monoaminergiques et nécessitent du temps. Les options rapides ciblent davantage des mécanismes liés à la plasticité et à certains circuits, avec parfois une amélioration plus précoce. Mais “plus rapide” ne veut pas dire “plus simple” : l’encadrement, les contre-indications et le suivi sont souvent plus lourds.
Quelles précautions avant et après une séance ?
Avant : évaluation clinique complète, clarification des objectifs, préparation psychologique, revue des traitements et interactions, organisation logistique (transport, disponibilité). Après : intégration (psychothérapie), surveillance des symptômes, plan de prévention des rechutes, et coordination avec l’équipe soignante. La sécurité repose sur un cadre légal et médical.
Synthèse opérationnelle (à retenir)
Temporalité : les antidépresseurs rapides visent une amélioration plus précoce, mais la durabilité dépend d’une stratégie de consolidation (suivi, intégration, continuité des soins).
Sécurité : la balance bénéfice/risque est très dépendante du profil, du diagnostic, de la qualité du protocole et de l’encadrement.
Accès en France : l’évolution passera par la recherche, des essais cliniques robustes, et des décisions d’autorités et du gouvernement sur les cadres d’utilisation.
Pour des informations institutionnelles sur la prise en charge de la dépression et le bon usage des traitements, référez-vous en priorité aux autorités sanitaires, par exemple la Haute Autorité de Santé : HAS (Haute Autorité de Santé).
Phrase de fin : Les approches rapides peuvent ouvrir une fenêtre d’amélioration, mais seul un parcours médical sécurisé transforme une possibilité en progrès réel.
